..Redacción.
Con el objetivo de mejorar el tratamiento a los pacientes con diabetes tipo 1, investigadores americanos han creado un páncreas bioartificial mejorado. En concreto, un equipo de investigadores del Brigham and Women’s Hospital, en colaboración con la Universidad de Harvard y la Facultad de Medicina de la Universidad de Massachusetts, en EE. UU., han diseñado este dispositivo que permite un tratamiento más rápido y eficaz, tal y como describen en la revista The Proceedings of the National Academy of Sciences.
Aunque en la actualidad existen diferentes métodos de tratamiento para la diabetes tipo 1, como los dispositivos de macroencapsulación (DEM), tienen algunas limitaciones. Por ello, los investigadores diseñaron un DEM mejorado por convección (ceDEM) que puede bañar continuamente las células con los nutrientes que necesitan. Además, mejoran la capacidad de carga celular, al tiempo que aumenta la supervivencia celular, la sensibilidad a la glucosa y la secreción oportuna de insulina. En modelos preclínicos, el ceDEM respondió rápidamente a los niveles de azúcar en sangre a los dos días de ser implantado.
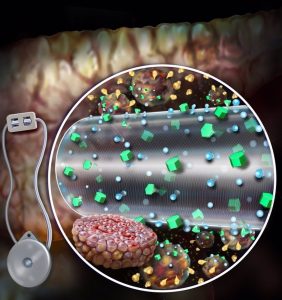 Los investigadores diseñaron un DEM mejorado por convección (ceDEM) que puede bañar continuamente las células con los nutrientes que necesitan
Los investigadores diseñaron un DEM mejorado por convección (ceDEM) que puede bañar continuamente las células con los nutrientes que necesitan
Según el Dr. Jeff Karp, investigador principal y catedrático de Anestesiología Clínica, Medicina Perioperatoria y del Dolor, “estamos cada vez más cerca de disponer de una fuente ilimitada de células tipo beta que puedan responder a la glucosa segregando insulina. Pero el siguiente reto es introducir esas células en el cuerpo de forma mínimamente invasiva y que tengan una longevidad con una función máxima. Nuestro dispositivo demostró una mayor viabilidad celular y un retraso mínimo tras el trasplante. Es una sólida prueba de concepto preclínica para este sistema”.
Nutrientes a través de un flujo continuo
El ceDEM se diseñó para proporcionar nutrientes por convección a través de un flujo continuo de fluido a las células encapsuladas, lo que permite que múltiples capas de células crezcan y sobrevivan. El prototipo del equipo cuenta con dos cámaras. Una cámara de equilibrio (EqC) que recoge los nutrientes del entorno y una cámara celular (CC) que alberga las células protegidas.
La EqC está encerrada en politetrafluoroetileno, una membrana semipermeable con poros que permiten la entrada de fluidos. Una membrana interior adicional que rodea el CC permite el transporte selectivo de nutrientes y protege contra las respuestas inmunitarias.
El dispositivo permite a las células secretar insulina a demanda y dejar de hacerlo rápidamente cuando los niveles de glucosa en sangre disminuyen
Los líquidos perfundidos fluyen a través de una fibra hueca porosa que llega al CC con una concentración de nutrientes similar a la del tejido que rodea el implante. La fibra hueca permite que la insulina y la glucosa pasen libremente, pero no permite la entrada de moléculas inmunitarias clave que podrían atacar a las células encapsuladas.
El Dr. Doug Melton, coautor del trabajo, explica que “la aplicación de islotes derivados de células madre para el tratamiento de la diabetes autoinmune o de tipo 1 se ha trasladado ahora al punto de encontrar un método para proteger las células del rechazo inmunológico y maximizar su supervivencia y función tras el trasplante”.
Por otro lado, el dispositivo ofrece muchas ventajas respecto a las bombas de insulina convencionales. Además, permite a las células secretar insulina a demanda y dejar de hacerlo rápidamente cuando los niveles de glucosa en sangre disminuyen. En modelos de diabetes tipo 1 en roedores, el ceMED mejoró la supervivencia y la secreción de insulina de las células y empezó a disminuir el nivel de glucosa en sangre ya dos días después del trasplante
“El dispositivo ceDEM tiene el potencial de ser un sistema autónomo que no requeriría la recarga y sustitución constantes de los cartuchos de insulina”, concluye el autor principal, Kisuk Yang, profesor de la División de Bioingeniería de la Universidad Nacional de Incheon, en Corea del Sur.
Noticias complementarias
- La SEMI publica nuevas recomendaciones para el tratamiento farmacológico de la Diabetes Mellitus tipo 2
- La UE aprueba dapagliflozina para el tratamiento de la enfermedad renal crónica en pacientes con y sin diabetes tipo 2
- La tecnología y la digitalización de la atención definen el futuro de la diabetes