..Redacción.
Poder contar con atención médica especializada es muy difícil cuando vives en un área aislada y tu única vía de comunicación es un trayecto de varias horas por el río. Es en este contexto en el que la Fundación EHAS ha desarrollado el proyecto NAPO, que utiliza las redes de telecomunicaciones y la plataforma de telemedicina Antari, impulsada por GMV, para proveer servicios médicos a distancia a la población de algunas zonas de la Amazonía peruana. Así nos los explica en esta entrevista con iSanidad, Ignacio Prieto, director general de la Fundación EHAS.
¿Qué fue lo que motivó a la Fundación EHAS a impulsar el proyecto NAPO y con qué entidades e instituciones colabora para hacerlo realidad?
El objetivo de la fundación es utilizar las tecnologías en el ámbito de la salud enfocándonos principalmente en zonas rurales de escasos recursos. Hemos trabajado sobre todo en Latinoamérica, en países como Guatemala, Perú, Bolivia, Ecuador. Esas zonas se caracterizan tanto por una falta de recursos de equipamiento, de personal capacitado y de dificultad de transporte muy elevada.
Desde hace tiempo hemos ido diseñando proyectos que tratan de ponen en contacto las comunidades más aisladas con sus centros de referencia de salud o a los puestos de salud aislados con hospitales y centros de salud y sus médicos. Porque habitualmente en las comunidades no hay médico.
“Es un reto importante por las dificultades que plantea un entorno como la selva: bajos ingresos, dispersión de la población, entorno hostil, etc.”
Hace ya cuatro años buscamos un proyecto en el que combinar la experiencia que ya teníamos desplegando redes de telemedicina con desplegar servicios de comunicaciones móviles para las poblaciones de esas comunidades. Es un reto bastante importante por las dificultades que plantea un entorno como la selva: bajos ingresos, dispersión de la población, entorno hostil, etc. De ahí surge el proyecto NAPO, en el que participan diversos socios. Universidades como la Rey Juan Carlos o la Católica de Perú; empresas de comunicaciones como Telefónica e Hispasat, y la experta en telemedicina GMV. Todo gracias al apoyo financiero de la Agencia Española de Cooperación Internacional para el Desarrollo (AECID), entre otros.
El valor diferencial de este proyecto se basa en la aplicación de las nuevas tecnologías para salvar obstáculos como la dispersión geográfica o las grandes distancias. ¿Cuáles fueron las principales limitaciones con las que se encontraron?
Una de las limitaciones es que la zona en la que desarrollamos el proyecto NAPO está en mitad de la Selva Amazónica de Perú y allí no hay carreteras. Los medios de transporte son a través del río. Eso encarece notablemente todas las actividades que quieras realizar, desde la instalación del sistema de comunicaciones hasta la capacitación. Pero también encarece todo para el sistema público de salud: el transporte de pacientes y el envío de médicos y de medicamentos.
“El transporte es a través del río y eso encarece notablemente el transporte de pacientes, el envío de medicamentos y de médicos”
Además, es una zona de fuertes precipitaciones, con descargas eléctricas, por tanto hay que diseñar y montar bien los equipamientos para que sean sostenibles y se mantenga en el tiempo. Nosotros desplegamos las redes y se las donábamos a los gobiernos regionales, pero muchas veces estos gobiernos carecen de las partidas económicas, de los conocimientos o del personal adecuado para poder dar mantenimiento en el tiempo a estas redes. Esto es lo que también nos llevó a buscar la colaboración con empresas como Telefónica para dar servicios a la comunidad de móvil y que esos ingresos que se generaban sirvieran para mantener la red de telecomunicaciones.
¿Cómo ha ayudado la plataforma de medicina no presencial Antari en este proyecto?
Muchas de estas comunidades tienen su propia lengua y les cuesta bastante acercase a un hospital para ver al médico. Donde sí se acercan es al puesto de salud, normalmente gestionado por alguien que muchas veces es de la propia comunidad y tiene una formación básica en salud. Tiene que enfrentarse a casi todos los problemas que aparecen por la puerta. A través de la plataforma Antari puede buscar el apoyo de un médico general o de un especialista cuando tiene cualquier duda.
“La plataforma Antari facilita las videoconferencias con el médico asignado e integrar herramientas de telediagnóstico”
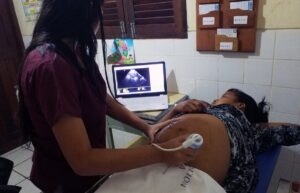
Esta plataforma facilita que haya una videoconferencia con el médico asignado y además permite integrar algunas herramientas de telediagnóstico. Entre ellas, un estetoscopio, que te permite auscultar a distancia, un ecógrafo para ver las imágenes a distancia o una cámara de dermatología para ver las distintas lesiones en la piel. Todo esto ayuda a que la persona que está en el puesto aislado pueda tomar decisiones bien consensuadas con el personal médico: si hay que referir al paciente, si hay que darle un determinado tratamiento, si hay que esperar unos días a ver cómo evoluciona o si hay que coordinar una emergencia para sacarlo lo antes posible de allí.
¿Cómo han recibido los especialistas de los hospitales que prestan servicio remoto esta herramienta de medicina no presencial?
Ha ido evolucionando con los años. Inicialmente había especialistas muy interesados y otros que decían que tenían mucho trabajo, que también es cierto, y que podían dedicarle menos tiempo. Pero han visto que este sistema permite que a sus consultas lleguen los casos que realmente lo necesitan. Si un caso lo pueden solucionar por videoconferencia, es bueno para el paciente, que le evitas un viaje de varias horas en barco, es bueno para el sistema de salud porque ahorra dinero y es bueno para el médico porque su consulta se satura menos.
“Si un caso lo pueden solucionar por videoconferencia, es bueno para el paciente, para el sistema de salud y para el médico”
Además, en Perú se han ido definiendo en los últimos años reglamentos y protocolos para las teleconsultas, de manera que se recogen como parte del trabajo de estos médicos. Así, deja de ser un trabajo extra y se les reconoce. En paralelo, se han ido instalando oficinas de telemedicina en distintos hospitales que ayudan a coordinar tanto los hospitales como los establecimientos de salud de las comunidades. Estas oficinas se encargan de recibir las llamadas, de buscar especialistas, etc. Todo esto hace que estemos consiguiendo tener el apoyo de expertos y expertas.
Por otro lado, hemos ido mejorando muchas cosas en estos años. La velocidad de las comunicaciones, que ahora permiten enviar imágenes y sonidos con una herramienta como la plataforma de GMV, diseñada para este tipo de usos. También nosotros hemos ido recogiendo datos y experiencias de qué es lo que hay que reforzar y mejorar, y de experiencias positivas que animan a los especialistas y a las autoridades a apoyarnos. Ven que gracias a esta plataforma de telemedicina se salvan vidas y se mejora la calidad de vida de estas comunidades aisladas.
“Se instalado oficinas de telemedicina para coordinar los hospitales con los establecimientos de salud de las comunidades”
¿Cuál ha sido la respuesta de los pacientes al ser atendidos en remoto con la herramienta de medicina no presencial de GMV?
Nuestra experiencia es positiva. En realidad ellos acuden al puesto de salud con la persona de su confianza, con la que se sienten más tranquilos, y reciben la consulta a través de ese técnico en salud. Pero sí que hay algunas barreras culturales. Muchas veces, en estas comunidades los temas de salud tradicionalmente los han abordado a través del chamán o de la chamana. Y esto, si no hay una buena comunicación, sí puede dar origen a ciertos problemas. Van a su chamán, pierden días de tratamiento esperando que les cure y llegan al puesto de salud cuando ya presentan un problema que es más difícil de solucionar.
“Si el personal de salud se coordina con el chamán, este también puede aprender a identificar qué casos puede solucionar y cuáles debe derivar”
Pero si el personal de salud se coordina con el chamán, este también puede aprender a identificar qué casos puede realmente solucionar, porque son leves, y cuáles debe derivar al puesto de salud. Es algo que sucede habitualmente con las comadronas tradicionales, cuando se trabaja con ellas son capaces de identificar si hay un embarazo o un parto de especial riesgo, y así, derivarlo al centro de salud.

¿Qué especialidades están siendo las más demandadas por los pacientes y qué clase de consultas clínicas se realizan?
Más que la demanda por parte de la población, la prioridad la da el sistema de salud. En estas zonas la mortalidad materna es una preocupación fuerte. Así, las cuestiones maternoinfantiles son las que más consultas generan. Ahí la ecografía obstétrica, una herramienta bastante sencilla de trabajar en estos contextos, es muy útil porque ayuda a identificar embarazos de riesgo y a poder derivarlos con tiempo al hospital para que no se conviertan en una emergencia de última hora que puede conllevar un riesgo muy alto para la madre y para su feto.
“En estas zonas la mortalidad materna es una preocupación fuerte. Así, las cuestiones maternoinfantiles son las que más consultas generan”
La auscultación es un poco más compleja de implementar. Pero aquí y allí, cuando un niño llega a una consulta, lo primero que se le hace es una auscultación. Esta herramienta de apoyo remoto resulta muy útil porque las personas de los puestos de salud no siempre tienen la habilidad de identificar una enfermedad u otra a través de la auscultación.
También todo lo que tiene que ver con imágenes para ver heridas, eccemas en la piel, problemas en los ojos, etc. Además, parte del trabajo que hacemos es investigar nuevas soluciones para abordar problemas de salud crecientes, como por ejemplo la diabetes, una enfermedad muy importante en estas regiones.












