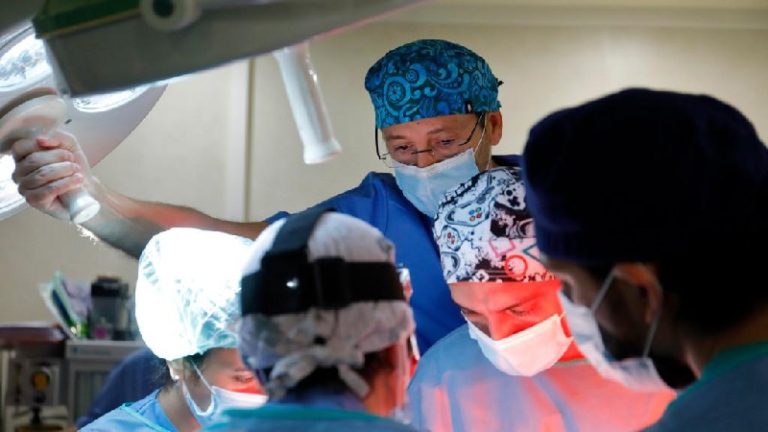
Redacción
Un primer prototipo de placenta artificial desarrollado en un proyecto de investigación del Hospital Sant Joan de Déu y el Clínic, dentro de BCNatal Fetal Medicine Research Center, ha conseguido aumentar las horas en las que un feto ovino puede sobrevivir hasta llegar a los 12 días, manteniendo buenas condiciones fetales. El proyecto, liderado por el Dr. Eduard Gratacós e impulsado por la Fundación la Caixa, busca aumentar la supervivencia y reducir las secuelas graves que sufren la mayoría de los bebés que nacen con seis meses o menos de gestación, los considerados prematuros extremos.
Investigadores de ambos hospitales barceloneses han creado un prototipo de placenta artificial en el que un neonato muy prematuro pueda vivir de forma lo más parecida al útero posible
El equipo de investigación lleva dos años y medio creando este prototipo de placenta artificial que incluye un entorno protegido compuesto por un contenedor translúcido fabricado en material biocompatible y conectado a un sistema de circulación de líquido amniótico que permite mantener al feto en un entorno líquido aislado de los estímulos exteriores. El sistema es accesible para realizar controles ecográficos y permitir la monitorización continua del feto. De esta forma, han creado un medio en el que un neonato muy prematuro pueda vivir de forma lo más natural y lo más parecida al útero posible.
El proyecto BCNatal explica en un comunicado que, otro de los grandes avances alcanzados es la creación de un sistema de circulación extracorpórea. Se compone de una membrana oxigenadora y un sistema de piezas (tubuladoras) específicamente diseñadas para facilitar la circulación sanguínea y su oxigenación. Este sistema simula lo que se produce de manera natural en la vida intrauterina gracias a la placenta materna y el cordón umbilical.
Han desarrollado un contender traslúcido conectado a un sistema de circulación de líquido amniótico, así como un sistema de circulación extracorpórea que simula lo que se producen de forma natural gracias a la placenta y el cordon umbilical
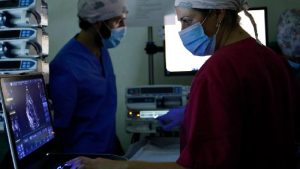
El equipo interdisciplinar del proyecto ha trabajado también en la creación de un sistema de monitorización no invasivo en tiempo real para mantener una vigilancia permanente de forma remota y tener un control intensivo del estado y desarrollo del feto por parte del equipo médico. Además, han diseñado protocolos propios de soporte médico que incluyen la administración de nutrición, hormonas y otras medicaciones, y que prevén los posibles escenarios clínicos y las actuaciones médicas necesarias para revertirlos.
“Este es uno de los proyectos de investigación más disruptivos y singulares que se pueden realizar hoy en medicina fetal”, explica el Dr. Gratacós. “Solo disponer de una plataforma experimental como la que se va a construir ya permitirá investigaciones paralelas de gran importancia para entender el desarrollo fetal normal y anormal. Esto ampliará la capacidad de atraer inversión para I+D+i en Barcelona, Cataluña y España, y una nueva generación de técnicas y procedimientos que revolucionarán la medicina fetal y neonatal actual”.
Dr. Gratacós: “Este es uno de los proyectos de investigación más disruptivos y singulares que se pueden realizar hoy en medicina fetal”
Este es el primer proyecto experimental en modelo animal de placenta artificial en Europa. La primera fase ha llegado a su fin, que incluye el diseño y la descripción de las técnicas quirúrgicas y los protocolos necesarios para realizar una transición sin incidentes desde el útero hasta un sistema de placenta artificial, y ha conseguido realizar con éxito todas las transiciones de los últimos 12 meses, utilizando un modelo animal ovino. Los resultados de esta fase se presentarán a la comunidad médica en el Congreso Mundial de Medicina Fetal que se celebrará en Valencia del 25 al 29 de junio. Además del proyecto de placenta artificial de los hospitales barceloneses, solo existen otros cuatro en el mundo, en Filadelfia, Michigan (ambos en Estados Unidos), Toronto (Canadá) y un consorcio formado por Australia y Japón.
Un panel de expertos internacionales en medicina fetal y neonatal de cinco países ha analizado y evaluado la primera fase. Ahora el proyecto inicia una segunda fase hasta 2026 que contará de nuevo con la financiación de la Fundación la Caixa, con una aportación de 4,3 millones de euros más, que se suman a los 3,35 millones que ya hizo en la primera fase del proyecto.
Es el primer proyecto experimental en modelo animal de placenta artificial en Europa, que inicia ahora su segunda fase, hasta 2026, dotada de 4,3 millones de euros
En esta segunda fase, uno de los nuevos hitos que se espera alcanzar durante 2024 es ampliar el tiempo de supervivencia de los actuales 12 días a más de tres semanas. Para ello, el equipo del proyecto centrará sus esfuerzos en una mejora tecnológica en colaboración con la industria, que permita optimizar los dispositivos médicos utilizados, como las cánulas o las membranas oxigenadoras.
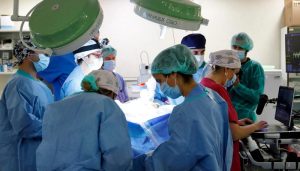
Además, en estos años el proyecto debe diseñar y describir los protocolos necesarios para la transición a la vida neonatal; es decir, el nacimiento del feto desde la placenta artificial a la vida extrauterina, de forma que empiece a usar sus pulmones como cualquier recién nacido. El equipo también realizará experimentos en otro modelo animal grande como es el porcino para poder demostrar la capacidad de transferir el sistema a otras especies. Evaluará los efectos a largo plazo sobre el desarrollo cerebral, cardíaco, pulmonar y metabólico y realizará todos los preparativos éticos y legales para que pueda ser aprobado un primer estudio clínico en el contexto de terapia en uso compasivo.
En estos años el proyecto debe diseñar y describir los protocolos necesarios para la transición a la vida neonatal: el nacimiento desde la placenta artificial para que el recién nacido empiece a usar sus pulmones
Actualmente, la supervivencia de prematuros extremos, incluso en unidades de excelencia, es baja (del 25 al 75%), y una proporción relevante de los supervivientes presentan secuelas. Antes de los seis meses de embarazo, los pulmones, los intestinos y el cerebro del feto están poco desarrollados y no se encuentran preparados para funcionar de forma correcta. Un recién nacido prematuro extremo es, en realidad, un feto que debe sobrevivir en un entorno muy antinatural.
Con menos de 1.000 gramos de peso, estos recién nacidos precisan soporte respiratorio y alimentación por vía intravenosa para poder mantenerse con vida, pero esto puede provocar complicaciones y tener un impacto en su vida futura. La prematuridad extrema afecta cada año en Europa a unas 25.000 familias y es un problema que aún no se ha resuelto. Por esa razón, la placenta artificial puede ser una solución que mejore la calidad de vida de estos neonatos.
El proyecto trata de mejorar la supervivencia de los prematuros extremos, que nacen con pulmones, intestinos y cerebro muy poco desarrollados
“Actualmente para las familias de los prematuros extremos, un momento que debería ser de máxima felicidad se convierte en un periplo lleno de incertidumbre y angustia. Compartimos con BCNatal, el Hospital Sant Joan de Déu Barcelona y el Hospital Clínic Barcelona una gran ilusión por avanzar con este proyecto para lograr una solución que contribuya a salvar vidas y a disminuir las graves secuelas en el desarrollo que presentan algunos de estos neonatos”, explica Antonio Vila Bertrán, director general de la Fundación ”la Caixa”.