Pablo Malo Segura
Las X Jornadas de debates en farmacoeconomía e investigación organizadas por el Hospital La Paz han profundizado en la situación actual del acceso a los medicamentos de alto impacto económico en oncología, las demoras en el proceso de evaluación y financiación de medicamentos oncológicos en España y las estrategias para garantizar la sostenibilidad del sistema sanitario. Durante el encuentro se ha puesto de manifiesto la necesidad de acortar los tiempos de evaluación de los medicamentos oncológicos para poder hacer accesible la innovación a los pacientes lo antes posible.
“Los clínicos nos encontramos en la disyuntiva de tener la obligación de elegir el mejor tratamiento y utilizar los recursos disponibles. Es necesario mejorar la accesibilidad a los fármacos oncológicos, ya que con frecuencia se produce inequidad y desigualdad en el acceso a nivel autonómico y nacional”, ha señalado Dr. Jaime Feliu, jefe del Servicio de Oncología Médica del Hospital Universitario La Paz.
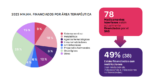
Álvaro Hidalgo, profesor titular de la Universidad de Castilla-La Mancha y presidente de la Fundación Weber, ha tratado cómo es actualmente el proceso de evaluación y financiación de medicamentos en España y hacia dónde se dirige. Según ha explicado, la EMA ha aprobado en los últimos cuatro años un total de 168 medicamentos, 46 en el campo de oncología. “El gran problema en España es el tiempo de acceso. La media en medicamentos oncológicos es de 611 días. Nuestro sistema de evaluación debe acortar los tiempos y hacer disponible la innovación en oncología mucho antes”, ha asegurado.
La media en el tiempo de acceso a medicamentos oncológicos en España es de 611 días
En cuanto a la fijación de precios, ha señalado que la fase de evaluación para la autorización es muy predecible y reglada y no existen grandes problemas. “Sin embargo, la fase de precio y reembolso hasta ahora ha sido poco predecible y opaca, aunque en los últimos años ha habido un aumento de la transparencia. Además, en la tercera fase de comercialización existe mucha disparidad”, ha detallado. En su opinión, se debe perseguir la mejora de la eficiencia. “Hay que comenzar a financiar y utilizar lo eficiente, no solo lo efectivo. Una prestación para ser eficiente debe ser efectiva y segura, pero además debe haber demostrado desde el punto de vista social que vale lo que cuesta”.
Asimismo, Álvaro Hidalgo ha subrayado que existe un “cambio de tendencia” hacia una mayor institucionalización de la Evaluación de Tecnologías Sanitarias (HTA). A nivel nacional, ha comentado que la situación es abierta ante los cambios en los Informes de Posicionamiento Terapéutico (IPT) y la nueva normativa en HTA. Es necesario abordar el vacío normativo existente, aumentar la participación de los agentes del sistema y mayor independencia de la toma de decisiones. A nivel internacional, son necesarios cambios regulatorios y normativos para mejorar la eficiencia y establecer un esquema claro de gobernanza y participación. En definitiva, el presidente de la Fundación Weber ha abogado por “fomentar la cooperación entre los Estados miembros y con agentes del sistema, evitar evaluaciones redundantes, aumentar la transparencia y agilizar tiempos”.
Dr. Jaime Feliu: “Es necesario mejorar la accesibilidad a los fármacos oncológicos, ya que con frecuencia se produce inequidad y desigualdad”
El Prof. José Luis Pinto, profesor del departamento de economía de la Facultad de Ciencias Económicas y Empresariales de la Universidad de Navarra, ha impartido una ponencia titulada ¿Qué se considera una intervención sanitaria eficiente en España? “Una intervención sanitaria es eficiente si el beneficio es mayor que el coste de oportunidad. El beneficio se mide en años de vida ajustados por calidad (AVAC) ganados y el coste de oportunidad con el umbral de coste-efectividad”, ha expuesto.
En esta línea, ha lamentado que existen una serie de problemas éticos y teóricos. “Aceptar un umbral único para todos los tratamientos supone que la gravedad de la enfermedad no se tiene en cuenta, la distribución de AVAC tampoco y existen problemas de discriminación: doble valla (extender la vida de los pacientes con discapacidad produce menos AVAC), los pacientes mayores producen de media menos AVAC y los medicamentos para enfermedades raras suelen tener un coste por AVAC muy alto“, ha recalcado. En su opinión, si el umbral de coste por AVAC no pasa de 30.000 euros posiblemente sea una tecnología eficiente en España. “Hay que adaptar el umbral general a los casos de enfermedades graves como el cáncer y enfermedades raras”, ha matizado.
Prof. Pinto: “Aceptar un umbral único para todos los tratamientos supone que la gravedad de la enfermedad no se tiene en cuenta”
Por su parte, María José Calvo, subdirectora general de farmacia y productos sanitarios de la Consejería de Sanidad de la Comunidad de Madrid, ha tratado las estrategias para la compra de medicamentos de alto coste. Así, ha recordado que “la responsabilidad como administración sanitaria es promover la utilización de medicamentos efectivos, seguros y eficientes orientados a obtener los mejores resultados en salud, garantizando la equidad en el acceso”. En este sentido, ha subrayado que es fundamental el trabajo multidisciplinar en equipo, los documentos de recomendaciones comunes con criterios de evaluación consensuados, el seguimiento de los resultados y la información actualizada dirigida a los profesionales.
Por otro lado, ha explicado que la compra centralizada de medicamentos de alto impacto es parte de una estrategia más amplia para el acceso a los medicamentos ayudando a la eficiencia del sistema. Estas estrategias permiten reinvertir lo ahorrado en innovación de alto impacto. “El objetivo es promover la compra centralizada de medicamentos, principalmente medicamentos exclusivos y genéricos y biosimilares de alto impacto, para mejorar la eficacia del sistema, homogeneizar los precios de los medicamentos en los centros dependientes del Servicio Madrileño de Salud (Sermas) y disminuir la burocracia derivada de la contratación pública”, ha expuesto.
Según ha señalado, la estrategia farmacéutica en la Comunidad de Madrid se centra en liberar recursos para invertir en innovación. El gasto farmacéutico hospitalario en Madrid se incrementó en un 5,51% de 2021 a 2022. De los 67 millones de euros que se destinan, hasta 65 se gastan en medicamentos de alto impacto. “Buscamos estrategias que ayuden a contener el gasto para destinar la nueva inversión a medicamentos de alto impacto”, ha enfatizado María José Calvo.
María José Calvo: “Buscamos estrategias que ayuden a contener el gasto para destinar la nueva inversión a medicamentos de alto impacto”
El Dr. Pedro Luis Sánchez García, director del departamento de estudios de Farmaindustria, ha hablado sobre las vías para alcanzar la sostenibilidad, especialmente en medicamentos de alto impacto económico. Así, ha afirmado que la sostenibilidad económica es un concepto “subjetivo y abstracto”, que debe analizar los costes que habrá que asumir, pero también los ahorros potenciales. “La sostenibilidad económica solo se va a analizar bien si se hace desde una perspectiva global, con todos los impactos negativos o positivos que puede provocar y en todo el plazo relevante. Solo así pondrán extraerse conclusiones sin sesgos o tomar decisiones con información completa”, ha detallado. Además, ha señalado que el gasto farmacéutico público total ha sido muy estable sobre el PIB (alrededor del 1,5%) desde 2003 a 2022.
Mario García Gil, presidente de la Sociedad Madrileña de Farmacia Hospitalaria, ha moderado la mesa de debate tras las ponencias junto a César Rodríguez Sánchez, del Servicio de Oncología Médica del Hospital Clínico Universitario de Salamanca. Mario García ha destacado que la potente investigación en cáncer está generando una revolución tecnológica a nivel diagnóstico y terapéutico. “Es necesario abordar temas como el acceso para gestionar de forma eficiente no solo a nivel asistencial, sino también de gestión”, ha indicado.
Según ha resaltado, el reto de mejorar el acceso a los medicamentos oncológicos precisa de una coordinación entre todos los agentes. Finalmente, César Rodríguez ha resaltado que hay que hacer el sistema sostenible. “Existen herramientas para hacerlo, pero hay que implementarlas y mejorar la agilidad en la evaluación y la transparencia”.