Juan León García
El correcto uso de las vacunas reduciría hasta un 22% el consumo actual de antibióticos en el mundo, según uno de los mayores expertos en la materia, el catedrático de la Universidad Complutense de Madrid (UCM) y Director de ARU (Antimicrobial Resistance Unit), Bruno González-Zorn, que cita un informe de la Organización Mundial de la Salud (OMS) de 2024. Pone como ejemplo que, tras la introducción en 2009 de la vacuna frente al neumococo, el descenso relacionado con el consumo de antibióticos para combatir las neumonías derivadas cayó, en los dos siguientes años, casi a la mitad.
“Alégrate cuando el médico no te receta antibióticos”, ha sentenciado este lunes durante un desayuno informativo organizado por Ecodes y Pfizer que ha servido para presentar un documento en forma de decálogo de propuestas. La primera de ellas es, precisamente, la importancia de seguir las recomendaciones vacunales.
Es donde también ahonda la pediatra del Hospital General Universitario Gregorio Marañón (Madrid) e integrante de la Asociación Española de Pediatría (AEP), la Dra. Marisa Navarro que, aunque celebra el “reducido” grupo de personas que promueven mensajes antivacunas, alerta a su vez de que las tasas de inmunización no alcanzan las recomendaciones de la OMS por cuestiones más banales, como olvidos o por despreocupación.
Dra. Marisa Navarro (AEP): “Creo que falta información para que quizá aumente la cobertura entre sanitarios”
Por eso se detiene en los riesgos asociados a contagiarse de infecciones respiratorias como la gripe. “Padecer una gripe puede condicionar el aumento en el riesgo de sufrir un evento cardiovascular o, en pacientes que han superado un cáncer, que sean más proclives a tener una reactivación del tumor”, advierte.

Y esas sugerencias también van orientadas al personal sanitario. La Dra. Navarro comparte que las tasas de cobertura vacunal entre personal hospitalario son bajas, por menos de la mitad. “Creo que falta información para que quizá aumente la cobertura entre sanitarios”, apunta.
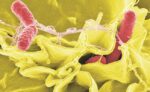
De ahí que los expertos coincidan en potenciar la formación entre sanitarios para acabar con hábitos que van en detrimento de las multirresistencias. González-Zorn lo pone de relieve: “El 30% médicos españoles siguen recetando amoxilicina-clavulánico a pacientes frente a infecciones en las que no es efectiva”. Ese es uno de los motivos por los que España es el cuarto país de la Unión Europea (UE) con mayor consumo de antibióticos.
La importancia del One Health
El estrecho vínculo entre salud humana, animal y medioambiental, cóctel perfecto cuando estas no se cuidan, deriva en zoonosis como la que acabó con la pandemia de covid. Desde entonces se ha enfatizado en foros públicos y privados, y en su esfera en la toma de decisiones, el enfoque One Health (Una Sola Salud), que en este documento se pone como paraguas bajo el que aplicar medidas legislativas que lo tengan en cuenta. Y que, en última instancia, promuevan la salud pública y reduzcan el impacto económico que tiene para los sistemas sanitarios.
Es la principal premisa sobre la que trabaja Ecodes que, en palabras de su directora adjunta del área de políticas públicas, Jeannette Bain, se podrían poner en marcha medidas “específicas de un día para otro que tendrían un efecto más rápido para concienciar a la población y potenciar el trabajo entre médicos, veterinarios y odontólogos”, los perfiles prescriptores sobre los que depende el uso racional de los antibióticos.
Desde la SEMG reconocen que “es difícil a veces” desde consulta trasladar al paciente que la vacuna no es solo para prevenir, sino que protege de las comorbilidades asociadas
El decálogo aterriza algunas iniciativas como el fortalecimiento de la vigilancia ambiental de las resistencias antimicrobianas, estableciendo sistemas de vigilancia que precisen la magnitud del problema; reducir la huella ambiental del sistema sanitario o establecer programas de formación continua para profesionales sanitarios.
Los pacientes también tienen un apartado específico: desde Ecodes proponen reforzar la estrategia de seguridad del paciente para prevenir las infecciones. Con medidas esenciales como procurar la higiene de manos (reduce la mortalidad un 30% en entornos intrahospitalarios) y los “programas zero”. También, que este colectivo tenga el derecho de recibir información clara, accesible y comprensible sobre los tratamientos antibióticos, las implicaciones que tienen y las alternativas existentes. Pero, como expresa el Dr. Juan Saturno, especialista en Medicina familiar y Comunitaria en el Área de Salud de Ourense e integrante de la Sociedad Española de Médicos Generales y de Familia (SEMG), “es difícil a veces desde consulta trasladar al paciente que la vacuna no es solo para prevenir, sino que protege de las comorbilidades asociadas a ella”.
Solo cinco del casi centenar de antibióticos desarrollados en los últimos años hacen frente a las bacterias superresistentes a cualquier otro tratamiento similar
También preocupa, y por eso los expertos que han elaborado este documento se detienen en ello, que llegue la innovación a los antibióticos. “Hoy día”, lamenta el catedrático de la UCM, “tenemos mucha resistencia a estos fármacos y no hay una nueva familia de antibióticos descubierta. Solo variantes de las ya existentes”. Lo respalda con datos extraídos de un informe publicado en octubre por la OMS donde se registra un descenso en el número de antibióticos desarrollados entre 2023 y 2025, pasando de 97 a 90, de los que “solo cinco combaten las bacterias superresistentes”. Es por ello que apuestan por implementar incentivos económicos para que la industria vea atractivo en desarrollar nuevas terapias antimicrobianas.
La iniciativa bajo la que se enmarca este decálogo, ‘Prevención y Salud Global, pilares para un futuro sostenible’, pone sobre la mesa también dos áreas sobre las que implementar de manera ágil medidas efectivas. Por un lado, fortalecer el rol de los actores clave, como atención primaria, enfermería o los servicios de microbiología y enfermedades infecciosas. Y, por el otro, aumentar las campañas de sensibilización y concienciación social dirigidas especialmente a los colectivos más determinantes sobre el uso y consumo de antibióticos (profesionales de la salud, agricultores, ganaderos), para atenuar el impacto de un fenómeno que supone un coste sanitario adicional de unos 1.500 millones de euros anuales.