Juan León García
En neoplasias linfoides no existen actualmente en España unas barreras técnicas ni profesionales “especialmente llamativas”, pero donde todavía camino por recorrer es en la accesibilidad de tejido. Las muestras pequeñas que se generan tienen un “diagnóstico complicado”, reconoce el Dr. Juan Fernando García, jefe de Servicio de Anatomía Patológica del MD Anderson Cancer Center Madrid, que centró el pasado viernes su ponencia en uno de los cánceres más complicados por su ubicación: el de mediastino.
“A veces las biopsias (que requieren de cirugía) son pequeñas y hay que repetirlas. Es decir, que el procedimiento diagnóstico suele dilatarse, lo que genera más estrés y angustia” a los pacientes. En su caso, ante un auditorio repleto, lo enfocó en gente joven y en los problemas que pueden surgir a la hora de clasificar los tres tipos de linfomas de mediastino: el de Hodgkin; el linfoma B de células grandes primarias de mediastino y los linfomas de la zona gris. También, en el diagnóstico y tratamiento de los de células B grandes.
El Dr. García participó en la LXXXVIII Reunión del Club de Linfomas de la Sociedad Española de Anatomía Patológica (SEAP). En este encuentro se analizaron diversos temas relacionados con linfomas de mediastino, se actualizaron algunos criterios de diagnóstico y se analizaron los avances terapéuticos en este ámbito. Al evento también acudió el Dr. Santiago Montes, del Servicio de Anatomía Patológica del hospital Universitario Marqués de Valdecilla. Dicha actividad se ha consolidado como uno de los foros de educación más importantes en patología linfoide.
La reunión de especialistas sirvió para examinar la actualización del libro de la Organización Mundial de la Salud (OMS) de clasificación de linfomas y leucemias, que se publica este 2024
Si bien esta familia de tumores presenta un curso clínico “favorable”, hay una pequeña proporción de casos que no lo tienen y pueden causar la muerte. No obstante, el diagnóstico en la mayoría de los casos presenta “buen pronóstico y tiene una terapia adecuada”. Este se suele demorar, comenta, “de dos semanas a varios meses”. Dependerá de si la biopsia es esclarecedora y se realiza el procedimiento anatomopatológico y hematológico adecuado. Si no se tiene un diagnóstico de certeza, “no se puede empezar el tratamiento”, recalca.
Perfil patogénico y nueva clasificación
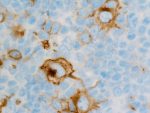
Este tipo de linfomas se caracterizan por un “rosario” de mutaciones comunes que, a día de hoy, están “bastante bien descritas” con centenares de casos secuenciados. Si bien en el linfoma B de células grandes primarias de mediastino el microambiente inflamatorio “puede superar en número” a las células neoplásicas y al que se da en linfoma de Hodgkin. A pesar de esta distinción, el perfil mutacional de una y otra neoplasia “es muy común”, con la expresión de proteínas como PD-L1 y PD-L2 por amplificación del locus, algo que “es también propio de estas enfermedades. A pesar de la morfología distinta, tienen una biología muy solapada”, describe el Dr. García.
Por otro lado, la reunión de especialistas sirvió para examinar la actualización del libro de la Organización Mundial de la Salud (OMS) de clasificación de linfomas y leucemias, que se publica este 2024. En este sentido, la propuesta compartida con el auditorio se enfoca en que, de entre los criterios objetivos, se considere al menos dos marcadores (ahora suele ser CD15) “con expresión uniforme y fuerte”. Al primero se podrían sumar la presencia de CD20 o CD79. “Al aplicar estos criterios es más fácil determinar” la neoplasia, explica.
Además se plantea la necesidad de modificar la terminología en el caso de los linfomas de zona gris fuera del mediastino para que dejen de llamarse así; catalogar varios marcadores B (no solo CD20) para diagnosticar linfomas primarios de mediastino y zona gris; y amplificar las demostraciones de clonalidad y heterogeneidad molecular y genética “para aportar evidencias, más allá de la anécdota morfológica”.